Kniegelenk
Patienen mit Beschwerden an den Kniegelenken machen eine bedeutenden Teil unseres Patientengutes aus. Wir haben viel Erfahrung in der Diagnostik und Behandlung der verschiedenen Krankheitsbilder der Kniegelenke und beschäftigen uns intensiv mit Meniskusrekonstruktion, Therapie von Knorpelschäden, knöchernen Fehlstellungen, Bandschäden sowie Behandlung von Gelenkverschleiß bis hin zur endoprothetischen Versorgung von Kniegelenken.
Eingriffe an den Menisken, am Gelenkknorpel und Kreuzbandersatzplastiken z.B. erfolgen in der Regel arthroskopisch, d.h. mit sehr kleinen Zugängen.
Bei geeigneten Patienten und Knorpelschäden führen wir Knorpelzelltransplantationen oder Meniskusersatz-Operationen durch.
-
Meniskus-Schäden (Meniskus erhaltende Chirurgie)
Menisken sind sichelartige Knorpelscheiben, die im Knie zwischen den Gelenkpartnern (Oberschenkelrolle und Schienbeinplateau) angelegt sind. Es gibt in jedem Knie zwei, einen im inneren und einen im äußeren Gelenkanteil. Zwischen ihnen befinden sich die Kreuzbänder.
Menisken sind für die Kniefunktion wichtiger, als früher angenommen wurde. Daher richtet sich unser Augenmerk auf den Erhalt und die Wiederherstellung eines geschädigten Meniskus. Bei kleineren stabilen Rissen kann auch mal zugewartet werden. In den allermeisten Fällen erfolgt eine Meniskustherapie arthroskopisch (Gelenkspiegelung). Leider ist auch heute noch nicht jeder Meniskusschaden rekonstruierbar, so dass Teilentfernungen von Meniskusgewebe weiterhin vorgenommen werden.
Menisken tragen unter anderem zum Formschluss des Kniegelenkes bei, zur Lastverteilung, zur Kniegelenkstabilität und zum Schutz des Knorpelgewebes. Voraussetzung hierfür ist ihre Intaktheit. Meniskusschäden treten beim Menschen sehr häufig auf. Schon in jungen Jahren (dann meist durch ein Verdreh-Trauma des Knies) kommen sie vor. Mit zunehmendem Alter nehmen Meniskusschäden an Häufigkeit deutlich zu, dann meist Verschleiß bedingt. Die mechanischen Belastungen sind hoch und das Meniskusgewebe wird zu größeren Teilen nur durch die umgebende Gelenkflüssigkeit ernährt. Die Blutversorgung eines Meniskus erreicht gerade mal seine Basis, also ca. 1/3 seiner Breite. Auch wird die Gewebequalität im Alter schlechter und es kommt zur Erweichungen und Zerfaserung der inneren Meniskusschichten. Dann reichen schon Alltagsbewegungen aus, wie das Aufrichten aus der Hocke oder z.B. eine Drehbebwegung beim Tanzen, um das Meniskusgewebe zum Einreißen zu bringen.
Ein traumatischer Meniskusriss kann in der Regel genäht werden. Ein degenerativer (verschleißbedingter) Schaden ist einer Naht nicht immer zugänglich. Die Einheilungschancen der genähten Risse sollten durch eine Eigenblutinjektion (ACP) optimiert werden.
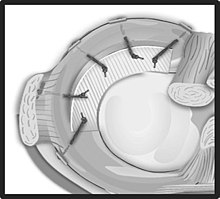
Gehen größere Meniskusteile verloren, kann bei ausreichend stabiler Meniskusbasis ein Meniskusersatz (Meniskus-Implantat) sinnvoll sein, der dann in den Defekt eingenäht wird. Wir verwenden hierfür aktuell ein CMI (Collagen Meniscus Implant).
Ein guter Übersichtsartikel zu Meniskusrissen ist auf Wikipedia verfügbar, von der auch das folgende Bild eines Meniskusimplantates stammt:
Knorpelschäden / Knorpeltransplantation (Erhalt der Gelenkfunktion, Knorpel-Regeneration)
Ein besonderes Anliegen ist uns der Erhalt der Gelenke und deren Funktion, weswegen wir uns intensiv mit modernen knorpelerhaltenden und knorpelwiederaufbauenden Behandlungsmethoden beschäftigen.
Hier ist insbesondere die Knorpelzelltransplantation zu nennen, für die wir zertifiziert und zugelassen sind und die wir regelmäßig durchführen.
Um zu klären, ob ein Knorpelschaden durch eine Transplantation von patienteneigenem gezüchtetem Knorpel wiederaufgebaut werden kann, bedarf es einer sorgfältigen vorherigen Diagnostik.
Die Knorpelzellentnahme zur Züchtung erfolgt regelhaft durch einen kurzen ambulanten arthroskopischen Eingriff. Die Züchtung selber dauert ca. 7 Wochen. Dann ist eine weitere Operation zum Einbringen der Zellen in den Knorpeldefekt notwendig. Es schließt sich eine Nachbehandlungsphase an, die einige Zeit in Anspruch nimmt. Die körpereigenen Knorpelzellen werden von der Firma Co.don aufgezogen. Co.don hat eine Informationsseite für Interessierte und Patienten: https://knorpelexperte.de/. Fertig gezüchtete Knorpelzellen - Firma Co.don
Fertig gezüchtete Knorpelzellen - Firma Co.don
Nicht jeder Knorpelschaden ist für eine Knorpelzelltransplantation geeignet. Ein alternatives Verfahren ist z.B. die Autologe Matrixinduzierte Chondrogenese (= AMIC = körpereigenes Membran-gebundenes Erzeugen einer Knorpelneubildung). Hierbei handelt es sich um ein Verfahren, in dem zunächst der Knochen im Knorpeldefekt angefrischt wird, um dann mit einer speziellen Membran (Matrix) abgedeckt zu werden. Aus dem angefrischten Knochen treten besondere Zellen hervor, die das Potential zur Entwicklung in Knorpelzellen besitzen. Die aufgebrachte Membran sorgt dafür, dass die Zellen sich am gewünschten Ort entwickeln können, so dass eine Knorpeldefektheilung ermöglicht wird.
Bandinstabilitäten (z.B. Kreuzbandverletzungen), Sportverletzungen
Risse des vorderen Kreuzbandes entstehen häufig ohne Einwirken einer fremden Person, insbesondere bei außengedrehtem Fuß und nach innen gerichtetem Knie (im Sinne einer x-Bein Stellung). Beispiele hierfür sind ein sportlicher Richtungswechsel des Oberkörpers oder das Aufkommen nach einem Sprung.
Ist das vordere Kreuzband erstmal durch, ist eine Eigenheilung nicht zu erwarten. Das hintere Kreuzband ist stabiler, reißt deutlich seltener und hat eine bessere Eigenheilungstendenz, so dass es seltener ersetzt werden muss.
Das vordere Kreuzband stabilisiert die Schienbeinbewegung nach vorn und sorgt auch für eine Stabilisierung der Drehbewegung im Kniegelenk. Fehlt seine Funktion, kommt es regelmäßig zu vermehrten Scherbelastungen, die sich mit der Zeit negativ auf den Knorpel und die Menisken auswirkt. Je jünger der Patient/die Patientin und je aktiver er/sie ist, desto eher sollte die Funktion des vorderen Kreuzbandes wiederhergestellt werden. In Einzelfällen (bei direktem Abriss des Bandes vom Oberschenkel) kann ein knöchernes wieder Anheften (Refixierung unter Verwendung von Ausziehnähte oder Fadenankern) möglich sein. In den meisten Fällen ist jedoch eine Kreuzband-Ersatzplastik notwendig, bei der das Band komplett ersetzt wird.
Die Operation erfolgt arthroskopisch assistiert („Schlüsselloch-OP“), so dass das Operationstrauma für das Knie kleingehalten wird. Als Sehne wird häufig eine Oberschenkelsehne (Semitendinosus) genutzt. Nutzbar sind aber auch ein Streifen der Kniescheibensehne (Patellasehne) oder ein Streifen der Sehne des Oberschenkel-Kniestreckers (Quadrizepssehne).
Es gibt verschiedene Verankerungstechniken für den Bandersatz. Gerne nutzen wir Biokomposit Schrauben (diese werden abgebaut und mit der Zeit durch Knochen ersetzt), mit denen die Sehne im Oberschenkelknochen und im Schienbeinkopf verklemmt wird.
Eine korrekte Nachbehandlung ist überaus wichtig für den Erfolg der Operation und den langfristigen Erhalt der Kreuzbandplastik. Der Patient/die Patientin benötigt für die Rückkehr zu sportlicher Aktivität im Verlauf intensive Übungsmaßnahmen. Ein wichtiger Aspekt ist das Auftrainieren der Koordination. Ab der 12. Woche nach OP darf der Muskelaufbau auch gegen Widerstände bzw. mit Gewichten intensiver betrieben werden. Die Rückkehr zu risikobehafteten Rotationssportarten, wie z.B. Fußball, Handball, Basketball, Tennis aber auch Volleyball, sollte erst erfolgen, wenn bezüglich Kraft und Koordination kein wesentlicher Seitenunterschied mehr besteht. Das einbeinige Hüpfen über eine gewisse Distanz beispielsweise kann gut aufzeigen, ob eine ausreichende Stabilität und Koordination zurückgekehrt sind. Mindestens 9, eher 12 Monate dauert dieses auch bei ausreichender Motivation und Trainingsfleiß des Patienten / der Patientin.Für Sportler empfehlen wir folgende Links, durch deren Kenntnis und Anwendung im Training das Verletzungsrisko und die Gefahr eines erneuten Kreuzbandrisses reduziert werden kann:
FIFA 11+ des DFB zur Verletzungsprophylaxe (Fußball)
Stop X der Deutschen Kniegesellschaft (DGK)
Behandlung einer gestörten Kniescheibenführung (Patella)
- Weichteilige Eingriffe, Ersatz Kniescheibenhalteband (MPFL)
- Knöcherne Korrektureingriffe (z.B. Versatz des Kniescheibensehnenansatzes)
Allgemeines zur Kniescheibe (Patella)
Die Kniescheibe (Patella) bildet einen eigenen Gelenkanteil im Knie und verläuft im Gleitlager des Oberschenkels (Femur). Sie ist in die Sehne eines der größten Muskeln des Körpers eingebettet, welcher die Streckung im Knie vollzieht. Die Kniescheibe dient dabei als eine Umlenkhilfe („Hypomochlion“) für die Kraftübertragung, durch die auch der einwirkende Krafthebel für den Muskel optimiert wird. Ohne Kniescheibe wäre eine kraftvolle Streckung im Knie nicht möglich.
In Streckung ist die Führung der Kniescheiben bei entspannter Muskulatur locker. Sie wird erst bei zunehmender Kniebeugung durch ihr Eintauchen in die Gleitlagerrinne knöchern stabilisiert.
Das aufrechte Gangbild des Menschen begünstigt durch die gestreckten Beine Probleme bei der Kniescheibenführung.
Die Führung wird durch verschiedene Faktoren beeinflusst, nämlich durch die Beinachse (x-Bein), die Höhenposition der Kniescheibe zu ihrem Gleitlager (Zeitpunkt des Eintritts der Kniescheibe in ihr Gleitlager), die Position des Kniescheibensehnenansatzes am Schienbeinkopf (krankhafte Verdrehung zwischen Schienbeinkopf und Oberschenkelrolle), krankhafte Verdrehung im Oberschenkelknochen selber, die Beschaffenheit des Gleitlagers (zu flach?), die Qualität des seitlichen Haltebandapparates der Kniescheibe (MPFL) und die Formgebung der Kniescheibe und des Gleitlagers.
Auch eine gute Muskelfunktion und eine gute Koordination haben einen Anteil an der Stabilisierung der Kniescheibe.
Instabilität im Kniescheibengelenk (z.B. Luxationen)Folgen einer ungenügenden Stabilität sind zunehmende Knorpelschäden und vordere Knieschmerzen sowie auch das Ausrenken der Kniescheibe (Luxation). Hierdurch wird das Entstehen einer Arthrose im Kniescheibengelenk begünstigt.
Je nach Problemursache fallen therapeutische Maßnahmen unterschiedlich aus.- Bei einem krankhaften Hochstand der Kniescheibe wird der Kniescheibensehnenansatzam Schienbeinkopf nach unten versetzt, wodurch die Kniescheibe früher ins Gleitlager eintritt.
- Bei einer krankhaften Verdrehung von Unterschenkel zu Oberschenkel wird der Kniescheibensehnenansatz seitlich versetzt oder es wird die Position der Oberschenkelrolle und somit des Gleitlagers durch eine knöcherne Torsionsumstellung korrigiert.
- Bei einer Achsfehlstellung (x-Bein) wird die Beinachse durch eine knöcherne Umstellung meist oberhalb des Kniegelenkes korrigiert.
- Bei einem ungenügend stabilisierenden seitlichen Halteband der Kniescheibe wird das Halteband durch eine Bandplastik (MPFL-Plastik) ergänzt. Hierzu wird häufig eine Oberschenkelsehne genutzt (Gracilissehne oder Quadrizepssehne).
- Bei einer erheblichen Fehlbildung des Gleitlagers mit hochgradiger Instabilität, wird die Gleitlagerrinne operativ vertieft. Dieser Eingriff ist jedoch selten erforderlich.
- Ein alleiniger muskulärer Kraftaufbau kann eine strukturell bedingte Instabilität im Kniescheibengelenk häufig nur eingeschränkt positiv beeinflussen.
Überlastungen im Kniescheibengelenk (Hyperpression)Neben einer Instabilität gibt es im Kniescheibengelenk als Krankheitsbild auch die Gelenk-Überlastung durch anhaltend erhöhten Anpressdruck der Kniescheibe, meist an der Außenseite. Dieses führt zu einer vorzeitigen Knorpelausdünnung und zu Knorpelaufbrüchen, was letztlich eine Arthrose des Kniescheibengelenkes nach sich ziehen kann.
Ursache kann eine knöcherne Achsfehlstellung bzw. Verdrehung sein oder eine chronische Fehlbelastung bei muskulärer Schwäche.
Es wirken ständig großen Kräfte auf das Gelenk ein (das Körpergewicht muss z.B. beim Treppe steigen mit Hilfe des Kniescheibengelenkes gestemmt werden, was einen entsprechend hohen Anpressdruck im Gelenk erzeugt. Steht die Kniescheibe ungünstig, wirkt der gleiche Anpressdruck auf eine deutlich kleinere Kontaktfläche im Gelenk. Der Knorpel wird dann ständig überlastet und nimmt schnell Schaden.Korrektur von Dreh- oder Achsfehlstellungen der Beine (= Umstellungs-Osteotomien)
Achsfehlstellungen der Beine führen zu einer Verlagerung der mechanischen Lastachse außerhalb der Kniegelenksmitte. Beim O-Bein (Genu varum) zum Beispiel ressultiert hieraus eine Mehrbelastung auf der Innenseite des Kniegelenkes und folglich eine Minderbelastung auf der Außenseite. Die Mehrbelastung verursacht Schäden am Innenmeniskus und am inneren Gelenkknorpel und ebnet den Weg hin zu einer einseitigen Gelenkarthrose.
Bei einem X-Bein (Genu valgum) wird entsprechend die Kniegelenkaußenseite mehr belastet. Ein X-Bein kann zudem die Führung der Kniescheibe ungünstig beeinflussen und dadurch einen vorderen Knieschmerz und Knorpelschäden an der Kniescheibe hervorrufen (siehe gestörte Kniescheibenführung (Patella)). Die Achse lässt sich durch eine korrigierende knöcherne Umstellung normalisieren, bei größeren Knorpelschäden eventuell auch leicht überkorrigieren. Hierdurch wird eine drohende oder bereits bestehende Arthrose (Gelenkabnutzung) ausgebremst und das eigene Gelenk kann längerfristig erhalten werden.
Das Verfahren einer Achskorrektur ist sicher und zeigt gute Ergebnisse. Es bedarf ca. 6-12 Wochen, bis der umgestellte Knochen weitgehend verheilt ist. Auch der anschließende Muskelaufbau benötigt noch einige Wochen Zeit. Je nach Ort der Umstellung der Fehlstellung wird die Umstellung am Schienbeinkopf oder am Oberschenkel knapp oberhalb des Kniegelenkes vorgenommen. Stabilisiert wird der Knochen mit speziellen winkelstabilen Platten aus Titan oder Carbon. Das Metall / Carbon wird in der Regel nach ca. einem Jahr wieder entfernt.
Drehfehler der Beine können je nach Ort und Ausmaß verschiedene Probleme an Hüften, Knie und Kniescheiben oder Füßen hervorufen. Zum Beispiel führt eine vermehrte Innendrehung des knienahen Oberschenkelknochens zur einem erhöhten Anpressdruck der außenseitigen Kniescheibe an seinem (zu weit nach vorn rotiertem) außenseitigem Oberschenkel-Gleitlager. Zur Korrektur eines solchen Problems wird der knienahe Oberschenkel enstprechend des gemessenen Drehfehlers nach außen "zurück"-gedreht und mit einer winkelstabilen Platte fixiert. Besondere Bedeutung kommt dabei der exakten Feststellung des Drehfehlers vor der OP zu. Hierfür veranlassen wir spezielle Torsions-MRTs Aufnahmen.
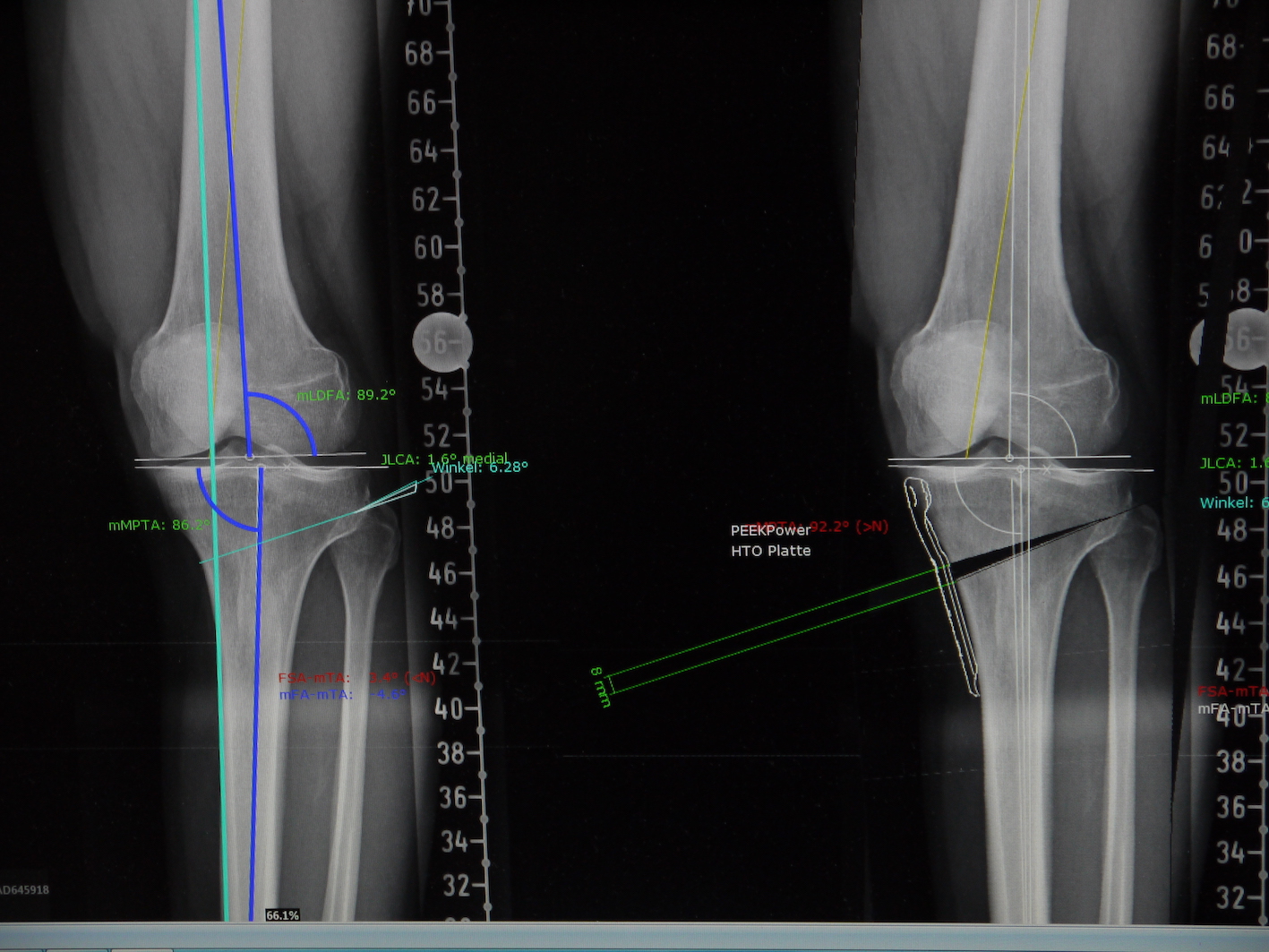
Beispiel einer Planung zur Korrektur einer O-Bein-Stellung, bei der sich ein vorzeitiger inneren Gelenkverschleiß eingestellt hat. Durch Öffnen eines Sägeschnittes am gelenknahen Schienbein (in diesem Beispiel um 8 mm) wird die mechanische Lastachse nach außen verschoben. Mit einer winkelstabilen Platte wird der Schienbeinkopf stabilisiert. Die Plattenpositionierung kann simuliert werden. Der entstandene Knochenspalt verheilt eigenständig.
Gelenk erhaltende Knie-Arthrosebehandlung
Gelenk erhaltende Therapiemöglichkeiten einer Knie-Arthrose (Gonarthrose):
- nicht operative gelenkerhaltende Therapie
Ein Gelenkverschleiß (Arthrose) entsteht allmäählich und gebinnt erst mit Schäden am Gelenkknorpel, um später Veränderungen an den knöchernen Gelenkstrukturen hervorzurufen. Ist eine Arthrose sehr aktiv, verursacht diese in der regel stärkere Beschwerden. Ein Zeil von nicht-operativen (d.h. konservativen) Maßnahmen ist die Verminderung der Arthroseaktivität und somit der Reizzustände im Kniegelenk.
Häufige therapeutische Maßnahmen sind die Physiotherapie und indviduelle Gesundheitsleistungen (IGeL), da einige moderne Behandlungsmöglichkeiten nicht von den gesetztlichen Krankenkassenübernommen werden. Hierzu zühlen z.B. Eigenblut-Injektionen (PRP) und Hyaluronsäure-Injektionen. In besteimmten Fällen ist auch das Einspritzen von Cortison in das Gelenk sinnvoll.
Die Behandlung der Arthrose ist auch abhängig von ihrer Ursache. Besteht beispielsweise ein einseitiger Gelenkverschleiß (häufiger innen als außen), kann durch eine dynamische Entlastung unter Verwendung von Einlagen mit einer Außen- oder Innenranderhöhung oder durch Nutzung einer "unloader" Orthese (Entlastungsschiene mit freiem Gelenk) das Beschwerdebild vermindert werden. Bei zugrunde liegendem knöchernen Fehlstellungen ist eine achskorrigierende Operation sinnvoll (siehe Folgetext).
- operative gelenkerhaltende Therapie
Die Behandlung einer Kniegelenkarthrose mittels einer Kniespiegelung (Arthroskopie) wurde von den Krankenkassen untersagt. Die orthopädischen und unfallchirurgischen Fachgesellschaften kritisierend diese Entscheidung. Möglicherweise wird es hier noch zu Veränderungen der getroffenen Entscheidungen kommen. Warten wir mal ab.
Eine Knie-Arthroskopie ist jedoch auch bei vorliegen einer Arthrose zulässig, wenn wesentliche begleitende Probleme bestehen, die mit einer Operation behoben bzw. verbessert werden können, z.B. ein instabiler Meniskusriss, ein freier Gelenkkörper oder eine Gelenksteife durch Verklebungen.
Droht eine einseitige Kniegelenkarthrose (innen oder außen) oder ist diese manifest aber noch nicht massiv, und ihr liegt eine knöchern bedingte Fehlbelastung zugrunde (z.B. schief stehende Gelenklinie), ist eine Korrektur der knöchernen Fehlstellung angezeigt. Die mechanische Lastachse verläuft dann nicht mittig im Gelenk, sondern ist nach innen (z.B. bei einem O-Bein) oder außen (z.B. bei einem X-Bein) verlagert. Die sogenannte Umstellungsosteotomie kann mit sehr guten Ergebnissen aufwarten. Es bedarf allerdings einiger Zeit, bis der umgestellte Knochen verheilt und die Muskulatur wieder aufgebaut ist. Je nach Ort der Fehlstellung wird die Umstellung am Schienbeinkopf oder am Oberschenkel knapp oberhalb des Kniegelenkes vorgenommen. Stabilisiert wird der Knochen mit speziellen winkelstabilen Platten aus Titan oder Carbon.
Künstlicher Gelenkersatz (Endoprothetik) im Endoprothesenzentrum (EPZ) Lohne
Wir sind von Endocert zertifizierte Hauptoperateure im Endoprothesenzentrum (EPZ) Lohne und decken eine umfangreiche endoprothetische Versorgung ab:
- Knie-Totalendoprothese (TEP) = vollständiger Gelenk-Oberflächenersatz
- Teil-Endoprothese des Kniegelenkes: innerer oder äußerer Gelenkersatz ("Schlitten") oder kniescheibenseitiger Gelenkersatz ("Gleitlagerersatz")
- Gering invasiver Zugang am Knie (subvastus Zugang)
- Revisions-Endoprothetik
Sind nicht operative Behandlungsmaßnahmen einer Kniegelenksarthrose ausgeschöpft, stehen uns verschiedene Möglichkeiten für einen künstlichen Gelenkersatz zur verfügung. Die Wahl einer geeigneten Gelenkprothese ist abhängig von Art und Ausmaß des Gelenkverschleißes (Arthrose) und der Stabilität der Bänder. Hier unterscheidet man zwischen einem Teilersatz des Gelenkes (siehe unten Bild 2 und Bild 3) und dem vollständigen Ersatz, der Total-Endo-Prothese (=TEP, siehe unten Bild 1). Bei guter Knochensubstanz und stabilen Bändern ist der vollständige Ersatz des Gelenkes leztlich ein Ersatz der Oberflächen, also ein Ersatz der Knorpel tragenden Flächen unter Belassen einer möglichst großen Menge des eigenen Knochens (beispielhaft ein Link der Firma Stryker und ein Link der Firma Medacta).
Ein Teilersatz des Gelenkes erfolgt, wenn nicht das gesamte Kniegelenk eine fortgeschrittene Arthrose aufweist, sondern z.B. nur der innere oder der äußere Gelenkanteil (Schlittenprothese, siehe unten Bild 2 und Bild 3) oder das Kniescheibengelenk (Ersatz des Gleitlagers und der Kniescheibenrückfläche).
In den letzten zwei Dekaden sind die Prothesenmodelle statig verbessert worden und sind mittlerweile sehr ausgereift. Auch hat das operative "know-how" ein sehr hohes Niveau erreicht, was der Sicherheit des Patienten / der Patientin heute natürlich zugute kommt.
Mittlerweile sind die verwendeten Prothesenmaterialen einschließlich des verwendeten Kunststoffeinsatzes zwischen den metallenen Gelenkpartnern sehr verschleißarm. Statistiken sagen uns, dass nach 10 jahren noch ca. 95% und nach 15 Jahren noch ca. 91% der eingesetzten Knie-Endoprothesen nicht gewechselt werden mussten.
Bei nachgewiesenen Metallallergien verwenden wir spezielle keramikbeschichtete Prothesenmodelle. Bei nachgewiesener Knochenzementallergie setzen wir die Knieprothesen zementfrei ein. Dieses macht allerdings eine zurückhaltendere Nachbehandlung des Patienten / der Patientin erforderlich. Die Allergietestung veranlassen wir im Rahmen der OP-Vorbereitungen bei jedem Patient*in, bei der / dem eine Endoprothese geplant ist.
Bei geeigneten Patienten können wir die Endoprothese durch einen gering invasiven Zugang (Subvastus-Zugang) einsetzen.
Bei Revisionen, z.B. Prothesen-Wechseloperationen, erfolgt die Auswahl der Prothesenmodelle unter besonderer Berücksichtigung der Knochensubstanz und Bandstabilität. Hier stehen uns modular erweiterbare Systeme zur Verfügung.
Bei Einwilligung des Patienten / der Patientin senden wir spezifische Daten der verwendeten Prothesen und der erfolgten Operationen zum Endoprothesenregister Deutschland (EPRD), wo die Daten anonym statistisch ausgewertet werden, um weitere Erkenntnisse für zukünftige Arthrosepatienten zu gewinnen. Das EPRD sammelt und wertet Daten über die Versorgung mit Hüft- und Knieendoprothesen in Deutschland aus, um Erkenntnisse über den Verbleib der Prothesen und die Zahl der Wechseloperationen zu gewinnen. Hier ein Erklärvideo (Dauer ca 2 Min), worum es sich beim EPRD handelt und wieso es sinnvoll ist, dass die PatientInnen sich mit der Bekanntgabe der bei ihnen eingesetzten Endoprothesen einverstanden erklären.
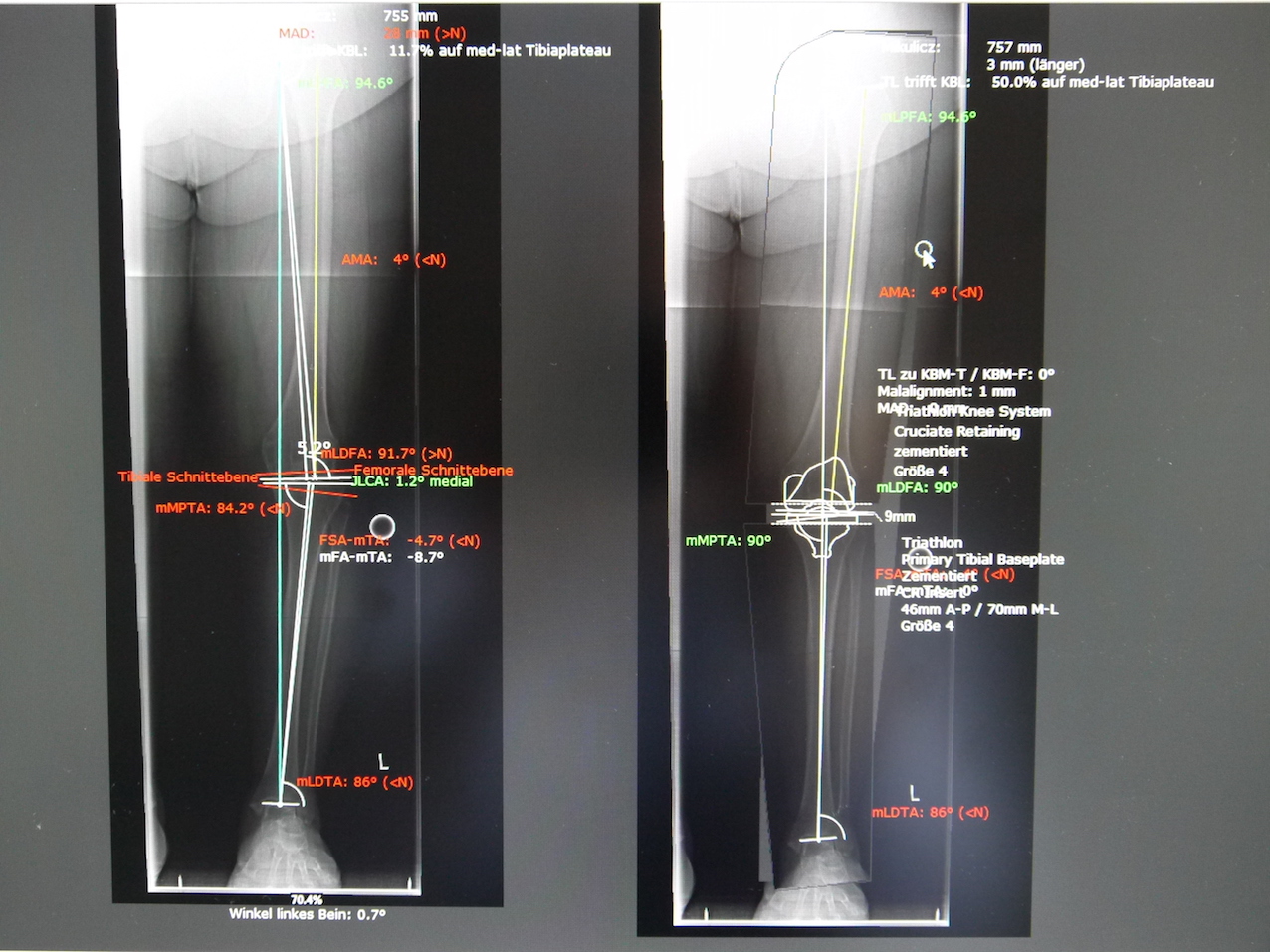 Bild 1: Planung einer Knie-TEP
Bild 1: Planung einer Knie-TEP 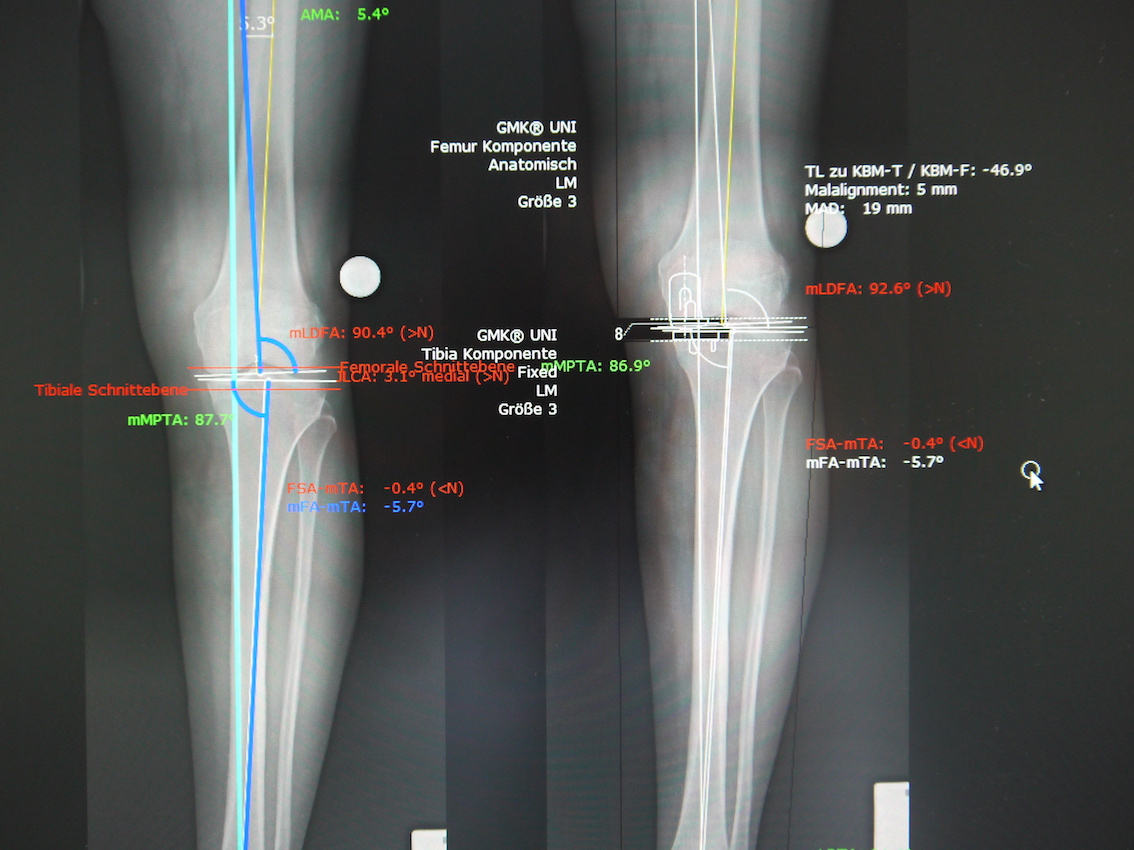 Bild 2: Planung eines Schlittens vor OP
Bild 2: Planung eines Schlittens vor OP 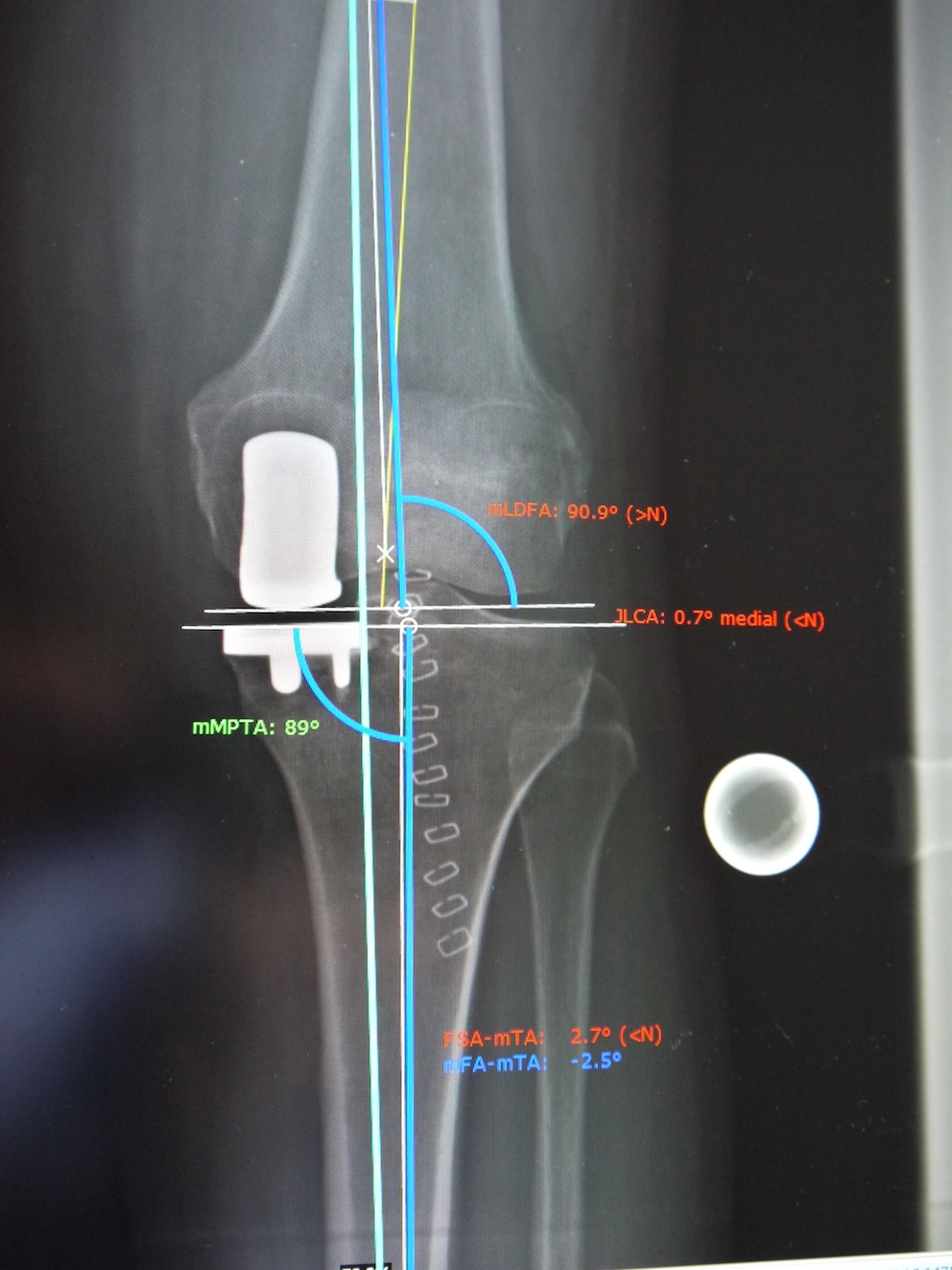 Bild 3: Kontrolle nach Einbau eines Schlittens
Bild 3: Kontrolle nach Einbau eines Schlittens
